
O primeiro ponto a se destacar sobre o Papilomavírus humano (HPV) é que não, ele não é uma doença. Pertencente ao grupo das Infecções Sexualmente Transmissíveis (ISTs), o vírus age de forma silenciosa, o que auxilia na grande propagação, principalmente entre público mais jovem, até os 35 anos. O HPV é a IST mais frequente em todo o globo e, no Brasil, acomete cerca de 54% das mulheres e 41% dos homens sexualmente ativos, de acordo com a Ministério da Saúde (MS).
Com múltiplas e diferentes composições, atualmente existem mais de 200 tipos de HPV, dos quais “apenas” 40 podem afetar o trato anogenital de homens e mulheres. Estes vírus, numerados de 1 a 200, podem ser divididos em dois grupos, os de alto risco, responsáveis por quadros clínicos mais graves, e os de baixo risco, que se restringem à formação de verrugas.
No caso das infecções de alto risco, ocasionadas em maioria pelos HPV 16 e 18, o paciente pode desenvolver alguns tipos de câncer. Para as mulheres, o perigo mais iminente é o câncer do colo do útero, pois os dois vírus citados são responsáveis por 70% dos registros da doença no mundo. Os dados são da Organização Pan-Americana da Saúde (Opas), representante da Organização Mundial da Saúde (OMS) nas Américas.
Além do câncer, o HPV também pode causar grandes incômodos e mudanças na rotina íntima das mulheres. Em caso de surgimento de lesões na vagina, por exemplo, a infecção pode causar corrimentos acentuados, que podem sinalizar uma neoplasia.
“O HPV pode provocar diversas lesões na vulva, colo do útero e trato gastrointestinal. Os sintomas são diversos, desde lesões verrucosas até úlceras sangrantes em casos de câncer de colo uterino”, destaca a ginecologista do Hospital Geral Dr. César Cals (HGCC), Anna Dorotheia.
Nos homens, há a possibilidade de a infecção causar o surgimento de um câncer no pênis, o que pode levar à amputação do órgão e, em casos mais graves, ao óbito. Entretanto, o avanço da doença está relacionado a outros fatores além do HPV, principalmente a falta de higiene íntima.
Para o urologista, Francisco Mesquita, doenças como a fimose também podem prejudicar o cuidado masculino contra o HPV.

“(O HPV) Historicamente tem relação com fimose, justamente por isso. Porque a fimose inflama a glande do pênis e dificulta a higienização. Então (o pênis) acumula secreção, o que propicia mais ainda as infecções, e essas infecções terminam por evoluir para um câncer”, aponta o também médico do HGCC.
Apesar de todos esses riscos, é importante ressaltar que o diagnóstico de HPV não dá a certeza de que o paciente desenvolverá câncer ou outra doença mais grave, muito pelo contrário. Na grande maioria dos casos, o vírus é prontamente combatido pelo nosso organismo e destruído assim que tenta entrar em contato com as células, como explica o oncologista, Alysson Barreto.
“Existe uma minoria, entre 2% a 5% dos casos, em que esse HPV entra em contato com as suas células, fica lá dentro e causa inflamação. Ele começa a destruir o DNA dessas células pouco a pouco. Dentro desses 2% a 5%, existe uma parcela de casos de lesões que têm potencial de virar câncer mas não vão virar, ou, se tiver tempo o suficiente, vão virar cancerígenas”, afirma o profissional do Instituto do Câncer do Ceará (ICC).
Apesar dos baixos índices de evolução para um câncer, o HPV ainda é uma infecção perigosa e que, se não for devidamente prevenida e tratada, pode levar à morte.
Exemplo disso é o crescimento de 39% nos óbitos por câncer do colo do útero no Ceará durante os últimos dez anos. Em 2023, ao menos 338 mulheres foram vítimas da doença no estado, 96 mortes a mais que o acumulado dos 12 meses de 2014. Os dados são da Secretaria da Saúde do Ceará (Sesa) e ainda estão em atualização no início deste ano.
O cenário é ainda mais preocupante se feito o recorte para o município de Fortaleza. Durante o mesmo período, a Capital registrou um aumento de 64% nas mortes pela doença, com 74 em 2014 e 122 em 2023, de acordo com a Secretaria Municipal de Saúde (SMS).

Devido à ação lenta, há grandes possibilidades de detectar e combater o HPV antes que o vírus cause maiores danos ao organismo. Assim como os riscos, os tipos de manifestações do Papilomavírus Humano também podem ser divididos em dois grupos, as lesões clínicas e subclínicas.
As lesões subclínicas são as mais comuns e não podem ser detectadas a olho nu. Nas mulheres, podem ser encontradas por meio do exame papanicolau. Essas são lesões simples, que neste estágio não representam grandes ameaças ao corpo.
O avanço do vírus nas células pode fazer com que essas lesões se tornem clínicas e visíveis nas regiões íntimas e em mucosas, como a parte interna da boca. Em 90% dos casos, esse surgimento está relacionado aos HPVs de baixo risco, como o 6 e o 11. O tempo para essa exposição varia bastante e vai desde dois meses após a exposição, até 20 anos depois do contato, de acordo com a Organização Pan-Americana da Saúde (Opas).

Ao identificar uma dessas lesões, Maria de Sousa (nome fictício), 28, decidiu procurar uma ginecologista e recebeu a confirmação da presença do HPV. A jovem relembra o medo que sentiu ao descobrir que tinha uma lesão de grau 2, mais próxima de evoluir para um câncer.
Maria, que não se vacinou contra o HPV na adolescência e não realizava exames preventivos, conta que foi surpreendida pelo diagnóstico e que apesar de conhecer os riscos e a alta proliferação do HPV, achou que a infecção não pudesse se manifestar nela.
“Eu fiquei bem assustada. Chorei demais, muito mesmo. É difícil receber essa notícia. Você já pensa logo no pior. Já tinha ouvido falar, só que a gente acha que nunca vai acontecer com a gente, né?”, lembra a jovem, que hoje está imunizada e realiza acompanhamento para controle da infecção.
Um fator que pode contribuir para essa manifestação é o sistema imunológico do infectado. Pessoas com boa saúde podem manter o vírus sob controle mais facilmente. Em pacientes imunossuprimidos, que tenham outras infecções como a Aids ou que façam uso constante de álcool e tabaco, a infecção pode se sobressair às defesas do corpo e atingir estágios mais avançados.
A relação com a imunidade é tão próxima que até mesmo problemas não permanentes de saúde ou períodos de grande estresse para a mente podem acarretar o surgimento das lesões clínicas.
“É uma eterna queda de braço. Por vários períodos em que você está bem de saúde, está com a imunidade em dia, fica tudo bem. Você vence o HPV. Ele fica enclausurado dentro da célula e não consegue se manifestar. Porém, durante os anos pode ocorrer de você estar com o sistema imunológico um pouco mais comprometido, estar adoentado, passando por um momento de estresse ou alguma coisa, e aí o HPV começa a vencer essa queda de braço”, pontua o oncologista Alysson Barreto.

A primeira e mais eficaz forma de prevenção ao HPV é a vacinação de jovens entre 9 e 14 anos de idade, faixa etária em que ainda não tiveram as primeiras relações sexuais e, consequentemente, não entraram em contato com o vírus.
O segundo momento consiste no exame de prevenção às doenças causadas pelo HPV. Por meio do papanicolau, ginecologistas podem identificar as lesões subclínicas invisíveis a olho nu em amostras das paredes do colo do útero.
No exame, o colo uterino da mulher é raspado com um espéculo (objeto popularmente chamado de bico de pato), onde caem as células presentes no revestimento. O material é colocado em uma lâmina e analisado em laboratório com uso de corantes que ajudam a identificar se essas células estão danificadas pelo HPV, ou seja, se sofreram lesões subclínicas.
O processo é indolor, mas pode gerar algum incômodo à paciente durante a realização e deve ser feito anualmente por mulheres sexualmente ativas, especialmente as que estão entre os 25 e os 59 anos de idade. Após dois exames sem detecção do vírus, o intervalo entre os testes pode aumentar para três anos.
Nos dois dias anteriores ao exame, a mulher não deve manter relações sexuais, mesmo com camisinha, além de evitar o uso de duchas, anticoncepcionais e medicamentos vaginais. Também não é recomendável que a paciente faça o exame durante a menstruação, pois o sangue pode alterar o resultado.
No caso dos homens, não há um exame preventivo, que identifique lesões subclínicas. O que pode ser realizado é a peniscopia, teste realizado após o aparecimento de lesões clínicas que ajudam a identificar se elas foram causadas pelo Papilomavírus.
A prevenção ainda deve ser realizada durante o ato sexual, mesmo aqueles que não tenham penetração, pois no sexo oral, por exemplo, há o contato entre as mucosas da boca e das partes íntimas.
“A gente tem identificado um acréscimo na incidência de câncer da região do orofaringe por HPV. A explicação mais provável é a questão do sexo oral como um fator de contaminação. Então, não só o sexo tradicional como também o oral estão relacionados com a transmissão”, pontua o oncologista do HGCC, Anderson Veras.
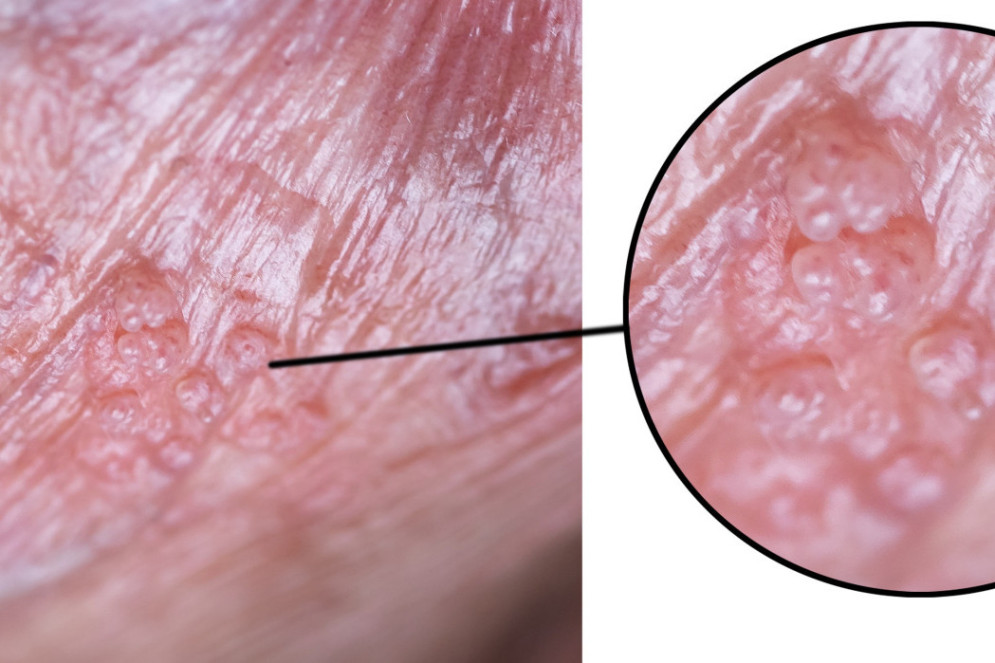
Por fim, o momento final do combate às doenças do HPV é a remoção das lesões identificadas, sejam elas subclínicas e identificadas no papanicolau, ou clínicas e confirmadas por outros exames.
Mesmo após a eliminação da lesão, a paciente deve continuar o acompanhamento, porque após se instalar na célula, o HPV não pode ser destruído, mas sim controlado.
“Quando a gente detecta que alguém tem uma lesão pré-cancerígena, a gente retira a lesão antes de virar câncer, mas essa pessoa tem que ser avisada que ela tem o HPV, que não vai ser possível destruir o HPV e que a gente vai ter que ficar acompanhando. Inclusive, não é raro acontecer isso. A pessoa vai para o médico com a lesão pré-cancerígena, trata, acha que ficou livre do HPV, não faz mais acompanhamento e um belo dia aparece com câncer”, alerta Anderson.

Forma mais eficiente de prevenção ao vírus, a vacinação é ofertada no Sistema Único de Saúde (SUS). O público-alvo são crianças entre 9 e 14 anos de idade, vítimas de abuso sexual de 15 a 45 anos não vacinadas, imunossuprimidos com vírus HIV, transplantados de órgãos sólidos, de medula óssea e pacientes oncológicos na faixa etária de 9 a 45 anos.
Apesar de gratuita, a vacina tem sido menos procurada nos últimos anos. No Ceará, a vacinação contra o HPV está abaixo dos níveis recomendados pela OMS, que aconselha 90% de cobertura vacinal. Conforme dados da Secretaria da Saúde do Ceará (Sesa), até outubro do ano passado 87% das meninas cearenses tomaram a primeira dose do imunizante, enquanto 62% dos meninos iniciaram a vacinação. Os números caem quando se trata da segunda dose, buscada por 59% das meninas e 32% dos meninos.
Em Fortaleza, de acordo com a SMS, 45% das meninas concluíram o esquema vacinal, enquanto apenas 26% dos meninos estão totalmente imunizados. Caso não tenham tomado a vacina na idade adequada, homens e mulheres ainda podem se imunizar contra o HPV no sistema privado.
Para isso, é recomendado que os pacientes realizem testes anteriores à aplicação para saber se já foram expostos a algum tipo de HPV, conforme o oncologista Alysson Barreto. A vacina tem caráter preventivo, então caso o paciente tenha sido infectado pelo tipo 6, por exemplo, o imunizante não produzirá efeito, pois o vírus já está instalado na célula.
