Mais de 14% das crianças brasileiras menores de 5 anos, atendidas pelo SUS, apresentam sobrepeso ou obesidade. Os dados, de 2024, são do SISVAN — sistema do Ministério da Saúde que monitora o estado nutricional da população. Esse índice é mais que o dobro da média global para essa faixa etária, estimada em 5% pela Organização Mundial da Saúde (OMS).
Alguns estados superam a média nacional: no Ceará, por exemplo, 9,09% das crianças de 0 a 5 anos apresentam obesidade, o maior percentual do país. Entre os adolescentes, o cenário é ainda mais preocupante: 33% dos jovens de 13 a 19 anos estão com excesso de peso, enquanto a média mundial é de 18,2%, também segundo a OMS.
A obesidade infantil é uma condição caracterizada pelo acúmulo excessivo de gordura corporal em crianças e adolescentes, que compromete a saúde e o bem-estar. Ela é geralmente diagnosticada a partir da avaliação do Índice de Massa Corporal (IMC) por idade, comparado com padrões de referência da Organização Mundial da Saúde (OMS).Uma criança é considerada com sobrepeso quando o IMC está entre 1 e 2 Desvio-padrão Desvio-padrão é uma forma que os especialistas usam para saber se o peso de uma criança está dentro do esperado para a idade dela. acima da média para a idade, e com obesidade quando esse valor ultrapassa 2 desvios-padrão.
Eles comparam o peso com uma média, o valor considerado normal para a maioria das crianças. Quando o peso está um pouco acima dessa média (mais de 1 desvio-padrão), é sinal de sobrepeso. Se estiver bem acima (mais de 2 desvios-padrão), é considerado obesidade.
É como uma régua: quanto maior for o desvio, mais distante do saudável e maior o risco de problemas de saúde no futuro.
As projeções são igualmente alarmantes. Segundo o Atlas Mundial da Obesidade 2024, metade das crianças e adolescentes brasileiros pode chegar a 2035 com sobrepeso ou obesidade.
A endocrinologista pediátrica, Délia Oliveira de Queiroz Braz, confirma que esse cenário já está se refletindo nos consultórios.
“Recebo cada vez mais pacientes com queixas relacionadas ao peso. Em geral, são meninos e meninas entre 5 e 14 anos, que já apresentam alterações metabólicas, como colesterol alto, resistência à insulina e alterações no fígado”, afirma.
Antes de apontar culpados, é preciso entender o cenário em que essas crianças vivem. O que comem, quanto se movimentam, como dormem, o que sentem.
Em 1998, o grupo Palavra Cantada lançou a música “Fome, come”, que trazia, de forma lúdica e poética, um alerta sutil: “Tudo que seja atraente / É uma fome absorvente / Come e nunca é suficiente / Toda fome é tão carente.”
A letra, voltada ao público infantil, já refletia uma realidade que hoje se tornou epidêmica: a fome de tudo que é atrativo, industrializado e acessível e que, muitas vezes, não alimenta de fato.
Além das causas genéticas e metabólicas, a obesidade infantil está fortemente ligada a um conjunto de fatores comportamentais e sociais: alimentação desequilibrada, marcada pelo consumo excessivo de alimentos ultraprocessados, ricos em gordura, sal e açúcar, sedentarismo, sono inadequado, excesso de tempo de tela e ambiente familiar desestruturado.
A influência do mundo digital, por exemplo, vai além do sedentarismo. Segundo a psicóloga Luana Siqueira, especialista em transtornos alimentares, “o excesso de tela e a falta de rotina alteram a qualidade do sono – fator que por si já causa um grande impacto na saúde de forma geral, inclusive na regulação do apetite”.
Toda essa exposição leva a um comer distraído, inabilidade de detecção de sintomas de fome e saciedade e à exposição a conteúdos que priorizam de um extremo a outro: de um lado as dietas restritivas e do outro, alimentos ultraprocessados e fast foods, apresentados em publicidades disfarçadas.
Luana ainda complementa que “as crianças e adolescentes têm sido expostos cada vez mais cedo a conteúdos que enaltecem padrões estéticos de beleza distorcidos, editados e inalcançáveis. Como consequência, o que vemos como resultado é uma grande insatisfação com a imagem corporal”.
Essa exposição traz complicações do ponto de vista emocional, que carrega um peso importante, pois crianças mais ansiosas estão mais suscetíveis a episódios de compulsão alimentar, que favorecem o ganho de peso.
A endocrinologista Délia Oliveira de Queiroz Braz confirma que os principais gatilhos hoje são: “alimentação desequilibrada (rica em açúcar, gorduras e alimentos ultraprocessados), sedentarismo, excesso de tempo de tela e sono inadequado”.
Embora o aumento nos índices de obesidade infantil venha sendo registrado desde o início dos anos 2000, os dados mais recentes do Observatório de Saúde na Infância (Observa Infância – Fiocruz/Unifase) indicam um agravamento do quadro após a pandemia de Covid-19 — possivelmente em decorrência do maior consumo de ultraprocessados e da redução de atividades físicas durante o isolamento social.
O papel do ambiente familiar e escolar é essencial tanto para a prevenção quanto para o manejo da obesidade. A endocrinologista Délia Oliveira afirma que um dos desafios para o tratamento da obesidade infantil é o diagnóstico tardio.
“Muitas vezes as famílias não acreditam que a criança está obesa, mesmo quando mostramos as curvas de crescimento, que são visualmente claras. Isso porque, na maioria dos casos, os próprios pais também vivem com obesidade”, explica.
A construção de hábitos saudáveis na infância começa dentro de casa. A criança está inserida em um ambiente familiar com padrões já estabelecidos e tende a repetir o que vê. Se a família não se alimenta bem, é pouco ativa ou passa horas em frente às telas, dificilmente a criança seguirá outro caminho.
A nutricionista materno-infantil Bianca de Oliveira Farias ressalta que “se a família não come bem, a criança não vai comer bem. Se os adultos são sedentários, a criança também vai ser. As mudanças só acontecem se toda a casa estiver envolvida”.
O peso da influência familiar é decisivo não apenas na formação dos hábitos alimentares, mas na relação da criança com o corpo, o movimento e a saúde como um todo. “A criança não tem autonomia para escolher sozinha seus hábitos. Pais, responsáveis e professores são exemplo e guias no processo de educação alimentar e de estilo de vida.”, completa Délia Oliveira.
Guilherme Martins tem 10 anos. Desde cedo foi uma criança com sinais de predisposição para sobrepeso. Daniela Martins, mãe de Guilherme, percebeu os sinais e logo se movimentou para prover um ambiente que proporcionasse equilíbrio e boas escolhas para o filho.
Na prática, essa mudança de hábitos começa com escolhas diárias. Ela conta que as primeiras alterações na rotina da família “começaram no supermercado, comprando mais verduras e frutas, e oferecendo-as nas horas adequadas”. Ela também incentiva a atividade física:
“Ele está fazendo natação agora, mas sempre coloco alguma atividade. Eu percebo que ele precisa fazer mais do que duas vezes por semana, então, às vezes eu levo para ele andar de bicicleta”.
Reforçando o papel do ambiente doméstico, a psicóloga Luana Siqueira destaca que a construção da autoestima começa na infância e não se faz apenas com elogios.
“Crianças e adolescentes que crescem com bons exemplos de rotina, alimentação e atividade física, com pais que fundamentam a autoestima em qualidades e competências, que se sentam à mesa para conversar sobre temas diversos e relevantes, e que se mostram bem resolvidos com a própria aparência, encontram um terreno fértil para um desenvolvimento psicológico saudável”, diz.
Mas as famílias também enfrentam desafios estruturais. Nas últimas décadas, a presença crescente das mulheres no mercado de trabalho levou à terceirização do cuidado e à busca por soluções mais práticas no dia a dia, o que resultou em maior consumo de alimentos ultraprocessados.
Bianca de Oliveira explica que “as crianças vivem hoje em um ambiente obesogênico, que favorece o ganho de peso: excesso de ultraprocessados, sedentarismo, praticidade, diminuição das habilidades culinárias e da oferta de comida de verdade”.
Assim, para que as crianças cresçam de forma saudável, é necessário que estejam inseridas em um ambiente familiar que ofereça estrutura, rotina e bons exemplos. Pequenas mudanças na rotina já fazem diferença e o envolvimento da criança pode transformar o momento da refeição em aprendizado e afeto.
Publicado pelo Ministério da Saúde em 2014, o Guia Alimentar para a População Brasileira orienta sobre práticas alimentares saudáveis, considerando não só os nutrientes, mas também o modo como comemos e convivemos em torno da alimentação.
O Guia recomenda que a alimentação diária seja baseada em alimentos in natura ou minimamente processados, como frutas, legumes e preparações caseiras. O documento também alerta para o consumo cada vez maior de ultraprocessados, que devem ser evitados, sobretudo por crianças, por estarem associados ao ganho de peso e ao desenvolvimento de doenças crônicas.
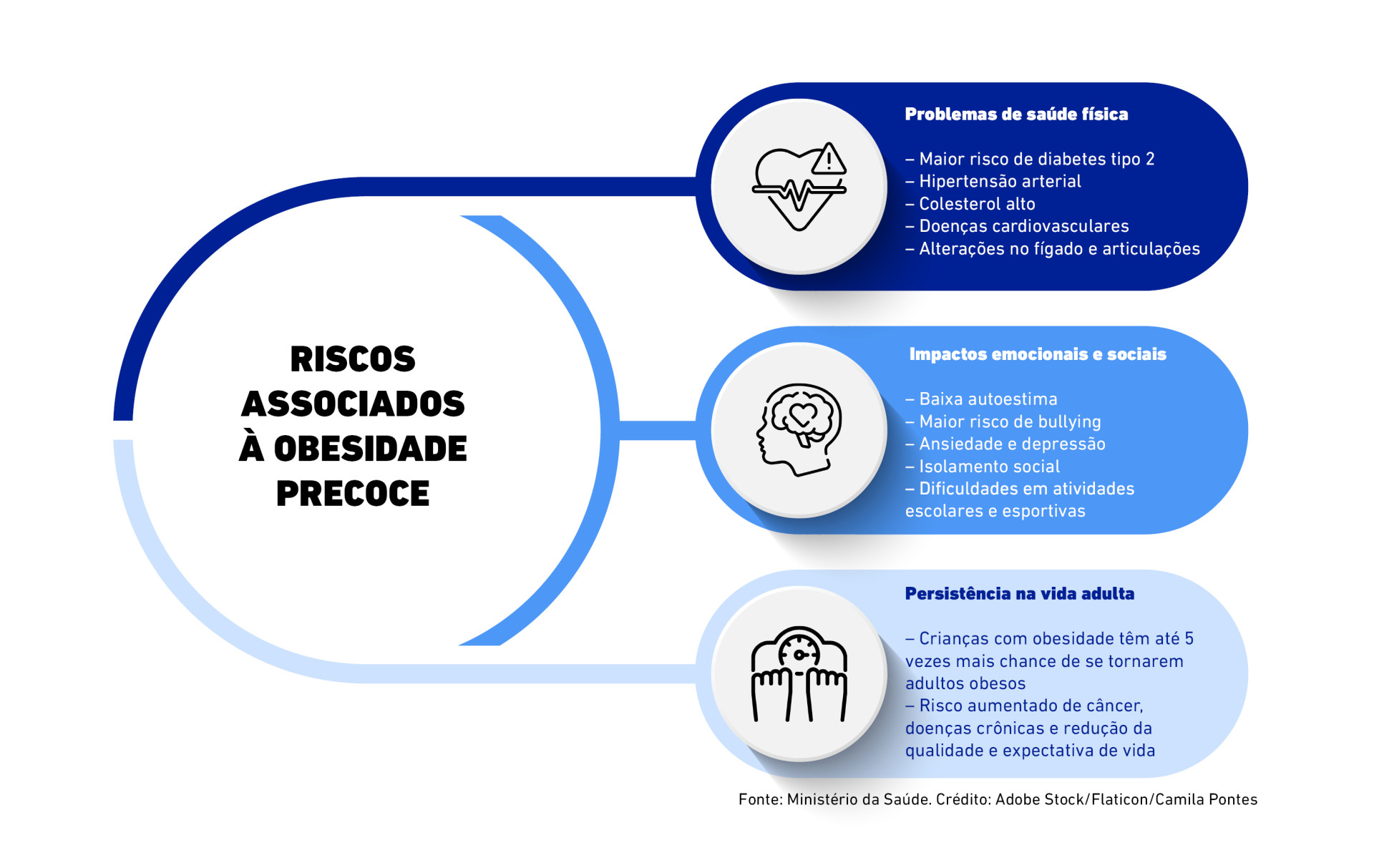
Os efeitos da obesidade infantil ultrapassam a infância. Quando não tratada, ela se torna uma porta de entrada para doenças antes restritas aos adultos, como diabetes tipo 2, hipertensão e alterações no fígado. E quanto mais cedo começa, mais difícil é reverter.
“A criança obesa tem grande chance de se tornar um adulto obeso, com risco elevado para doenças cardiovasculares, diabetes, câncer e outras condições crônicas. Isso pode, sim, reduzir a expectativa e a qualidade de vida”, alerta a endocrinologista Délia Oliveira.
Além dos impactos físicos, o excesso de peso precoce costuma gerar sofrimento emocional. Crianças com obesidade enfrentam maior risco de bullying, exclusão em atividades escolares, baixa autoestima e até depressão.
A psicóloga Luana Siqueira complementa que a obesidade é uma doença multifacetada, que vai muito além da aparência, tendo um impacto profundo na saúde emocional e no desenvolvimento psicológico.
“Estudos indicam que crianças e adolescentes com obesidade têm maior probabilidade de desenvolver transtornos de ansiedade e depressão. Isso pode levar à evitação de atividades físicas e sociais, comprometendo o desenvolvimento da autoconfiança e de habilidades sociais essenciais nesta fase da vida”, comenta.
A ciência mostra que uma criança com obesidade tem até cinco vezes mais chance de se tornar um adulto obeso. Por isso, o diagnóstico precoce e a mudança de estilo de vida ainda na infância são essenciais para prevenir complicações sérias no futuro.
Reverter o quadro da obesidade infantil exige mais do que uma dieta. O consenso médico aponta para uma abordagem multidisciplinar, que une diferentes especialidades em prol da saúde da criança.
Como explica a endocrinologista pediátrica Délia Oliveira de Queiroz Braz, “o tratamento exige acompanhamento médico, nutricional, psicológico e incentivo à atividade física.”
O pediatra é, geralmente, o primeiro a identificar o excesso de peso e encaminhar a criança, quando faz a verificação de medidas, e então pode solicitar que ela seja acompanhada por profissionais como endocrinologistas, nutricionistas, psicólogos e educadores físicos, a depender da gravidade e complexidade do caso.
Ao longo do tratamento, exames periódicos ajudam a monitorar o agravamento da condição e guiar os melhores caminhos terapêuticos.
Entretanto, nem todas as famílias conseguem acessar essa rede completa de cuidados. Apesar de iniciativas importantes na rede pública, o Sistema Único de Saúde (SUS) ainda enfrenta gargalos para lidar com a crescente demanda.
“Faltam estrutura, equipes especializadas e tempo adequado de consulta para um acompanhamento completo. Em muitos casos, o atendimento ainda é voltado para as consequências da obesidade, e não para a prevenção e o tratamento desde os primeiros sinais”, aponta a Dra. Délia.
A família, então, é o ponto central para o sucesso do tratamento. “Para uma criança perder peso, ela precisa que alguém esteja lá por ela, mudando esses hábitos que geralmente são errados na casa inteira. Muitas vezes os adultos não querem mudar a sua rotina”, enfatiza a endocrinologista.
Essa resistência, somada ao diagnóstico tardio, é um dos maiores desafios para o sucesso da intervenção. Para a psicóloga Luana Siqueira, a parceria da família é inegociável.
“Não é possível tratar uma criança ou um adolescente se, fora do consultório, o ambiente não for favorável à manutenção dos aprendizados adquiridos na terapia. A principal estratégia envolve conscientizar e incentivar a família a desenvolver, juntamente com seus filhos, bons hábitos de vida”, enxerga.
Além das famílias e das políticas públicas, o envolvimento da sociedade também é essencial no combate à obesidade infantil. Com o advento das redes sociais, o acesso à informação ficou mais acessível.
Há, por isso, uma conscientização maior da população sobre a importância do assunto. Ainda assim, muitas famílias enfrentam dificuldades diante da falta de respeito aos hábitos alimentares que tentam manter em casa. É comum que doces e guloseimas sejam oferecidos para crianças sem consulta aos pais.
Daniela Martins, mãe de Guilherme, conhece bem esse desafio. Apesar dos cuidados com a rotina da casa, ela percebe que o ambiente externo nem sempre colabora: “As pessoas percebem que a criança está mais gorda, mas continuam oferecendo doces, balinhas... é difícil para a criança dizer não. É gostoso, né?”
Esse contexto social, muitas vezes, dificulta ainda mais a rotina de quem busca uma alimentação saudável para os filhos. Mesmo assim, os profissionais reforçam que os pais não podem desanimar e devem seguir promovendo um ambiente familiar equilibrado e saudável para buscar minimizar essas influências externas.
Nessas horas, o reforço à conscientização precoce e ao cuidado preventivo pode ser um aliado importante. Ensinar desde cedo sobre escolhas alimentares, envolver a criança nas decisões da casa e manter o acompanhamento profissional contínuo são estratégias que ajudam a construir resiliência frente às tentações do cotidiano.
Daniela diz que busca dar essa autonomia para que Guilherme seja capaz de fazer escolhas boas para si: “ele precisa se conscientizar por ele mesmo, que pode até comer as guloseimas, mas tem que se alimentar bem. Ele tem que ter essa consciência.”
Ela reconhece que a batalha é árdua: “Ainda estamos batalhando nesse processo, é difícil. Porque guloseima... ele gosta muito, né?” Quanto mais cedo a intervenção, maiores as chances de reverter o quadro e prevenir doenças crônicas que se manifestam na vida adulta.
“O ideal é uma consulta de rotina [com a nutricionista], para pensar em promoção e prevenção de saúde — e não apenas em tratamento”, reforça a nutricionista Bianca de Oliveira Farias, destacando a importância da antecipação.
Na recomendação dela, a partir dos 5 meses, os pais já devem procurar um profissional para ajustar a alimentação do bebê de acordo com as necessidades nutricionais adequadas para a idade.
Para Daniela e Guilherme, o apoio de um profissional da nutrição é essencial para ajudar a variar os cardápios e trazer mais diversidade para a alimentação.
“Com o tempo, a alimentação pode ficar um pouco monótona. Por isso, procuro o acompanhamento da nutricionista, que me auxilia a tornar as refeições dele mais variadas e interessantes”, destaca.
A mudança mais importante pode começar em casa, com escolhas simples e conscientes. Bianca recomenda como estratégia inicial “o retorno à ‘comida de verdade’, da horta, da terra — evitando pacotinhos e embalagens, conforme orienta o próprio Guia Alimentar para a População Brasileira.”